Anatomistes et dissection
Une philosophie plus qu'une science
La dissection sur cadavre est toujours pratiquée dans le cadre de la formation des médecins car ses vertus pédagogiques sont nombreuses. Au-delà de la lecture d’ouvrages anatomiques, la dissection permet une confrontation directe avec le corps et ses variations morphologiques suivant les individus. Cela malgré le développement des outils de simulation physiques et/ou numériques contemporains. Le Professeur émérite Pierre Sprumont nous invite à aborder les dimensions historiques, scientifiques, didactiques et éthiques de la dissection, ainsi que les enjeux du recours au corps à des fins pédagogiques et de recherche.
L’anatomie, d’abord une philosophie plus qu’une science
Quand, en janvier 1315, Mondino de' Liuzzi pratiqua à Bologne la première dissection « officielle et publique » d’un cadavre humain, il n’imaginait probablement pas qu’il ouvrait la voie à une nouvelle façon d’enseigner l’anatomie. De nombreux médecins, des chercheurs, mais aussi des philosophes, avaient avant lui disséqué des cadavres, principalement d’animaux, mais c’était pour étudier leur agencement interne en les démontant. Les médecins grecs Herophilos puis Erasistratos avaient pourtant ouvert, au grand effroi de leurs contemporains et de tous leurs successeurs, les corps de suppliciés mis à leur disposition à Alexandrie par les pharaons du 3e siècle av. J.-C.. Cela leur avait permis de décrire assez précisément la structure interne du corps. Malheureusement, la mauvaise réputation traînée par ces précurseurs a empêché leurs successeurs de les croire, et pendant plus d’un millénaire ces derniers ont notamment professé l’existence chez les humains d’un cœur d’un cœur à 3 cavités 1.
Mais pourquoi donc l’anatomie a-t-elle refusé au moins jusqu’au 13e siècle d’observer directement la construction interne des corps humains ? Le grand responsable est probablement le maître Aristote (né en 384 av. J.-C.) qui, en refusant toute expérimentation sur le sujet, a stérilisé la recherche anatomique pendant plus d’un millénaire. Aristote était en effet convaincu, à la suite de Platon d’ailleurs, que le démontage de tout système – le corps en est un – détruisait ses caractéristiques et rendait son analyse fallacieuse. Le corps était devenu en quelque sorte tabou. Les anatomistes ont dû tirer de cadavres d’animaux leurs hypothèses plus ou moins exactes sur la morphologie interne des humains 2. La philosophie sortait victorieuse de son premier conflit avec la science. Plus personne, ni les politiciens, ni l’Église, n’osa remettre en cause la pensée d’un des pères de la sagesse occidentale.
Les conséquences furent considérables. Galien, le grand anatomiste-médecin grec du 2e siècle, était un auteur prolifique. Il a beaucoup disséqué mais uniquement des animaux. Ses nombreux livres ont fortement modelé la pensée médicale jusqu’au 16e siècle. Mais il a malheureusement propagé les idées (fausses) d’Aristote sur l’anatomie par exemple du cœur ou de l’utérus. Mondino, même s’il a disséqué lui-même plusieurs corps humains, n’a jamais osé contredire ouvertement les dogmes galéniens, même si, de son vivant encore, son confrère français Henri de Mondeville osa le premier combattre les assertions de Galien sur l’anatomie du crâne 3. Il a fallu attendre qu’André Vésale enseigne et publie à partir 1543 le résultat de ses nombreuses dissections pour que la médecine académique ose enfin remettre en question certains enseignements anatomiques du Magister antique.
Pendant les deux siècles séparant Mondino de Vésale, une révolution lente s’est cependant opérée. Mondino, né vers 1270, détenait au sens propre la chaire d’anatomie de l’Université de Bologne. Ainsi que le dessina plus tard Johannes de Ketham, il montait effectivement en chaire pour superviser les travaux anatomiques, pendant qu’un Prosecteur indiquait les structures que les Assistants disséquaient, et même qu’un Lecteur lisait à haute voix ce que les auteurs classiques avaient écrit sur les sujets du jour. Mondino, en véritable professeur, permettait à ses élèves de copier des notes rédigées à leur intention et n’hésitait pas à descendre de sa chaire pour disséquer lui-même. Sa méthode d’enseignement se répandit très rapidement d’abord à Padoue, puis à Montpellier et à Paris grâce à Henri de Mondeville.
À la fin du Moyen-Age enfin, deux décisions politiques ont aussi influencé la pratique de la dissection en Occident. En 1240, Frédéric Barberousse, Empereur Romain Germanique, ordonna que tous les chirurgiens se formant à l’École de médecine de Salerne étudient l’anatomie humaine pendant un an, puis passent un examen pour vérifier leurs connaissances. Et en 1300, le pape Boniface VIII interdit que les corps des croisés morts en croisade soient bouillis pour faciliter leur rapatriement en Europe. Cette interdiction a fréquemment été interprétée, mais à tort, comme une condamnation de la dissection par l’Église catholique. Cette dernière est d’ailleurs à l’origine de la fondation en 1472 par le pape Sixte IV du Collège Médical de Rome dans lequel la dissection était reconnue comme moyen efficace d’enseigner l’anatomie 4. Le dernier verrou psychologique empêchant encore d’ouvrir les cadavres sautait enfin.
La dissection à la fin du Moyen-Âge
Henri de Mondeville était un maître-chirurgien né en 1260, donc un peu plus âgé que Mondino. Devenu chirurgien-barbier, il entama sur le tard des études de médecine à l’Université de Paris, puis de Montpellier. Il les abandonna rapidement pour profiter à Bologne d’une férule ecclésiastique moins envahissante qu’à Paris. C’est là aussi sans doute que, contrairement à son collègue étudiant Mondino qui continua toute sa vie à vénérer Galien, il médita la phrase ironique qu’il écrivit par la suite : « Dieu n’a pas épuisé son pouvoir créateur en fabriquant Galien » 5!
Mondeville, formé initialement par apprentissage, et Mondino, brillant universitaire, étaient tous deux d’excellents anatomistes. Le premier quitta Bologne pour Montpellier où il propagea la dissection pour enseigner l’anatomie. Aux alentours de 1314, il rédigea en latin un traité – Cyrurgia – dont la première partie consacrée à l’anatomie comportait de petites figures dont 13 ont été redécouvertes en 1893 seulement par Pagel 6. Le second, resté à Bologne jusqu’à sa mort, écrivit en 1316 un livre – Anathomia Corporis Humani – considéré depuis comme le plus vieux manuel de dissection humaine d’Occident; ce fut d’ailleurs le premier livre médical au monde à être imprimé, en 1478 à Venise soit 152 ans après la mort de son auteur. Le manuscrit de l’Anathomia était à l’origine dépourvu d’illustrations, mais un élève de Mondino, Guido da Vigevano, publia en 1345 un « atlas » d’anatomie – Anathomia Designata – inspiré de Mondino et comportant 24 figures dont 18 nous sont parvenues. Leur ressemblance avec les vignettes de Mondeville permet de supposer que celles-ci avaient été vues auparavant par Guido da Vigevano qu’elles ont peut-être inspiré. L’illustration anatomique était née.
Les deux siècles suivants, la mort de Mondino virent l’essor de la dissection surtout grâce aux maîtres-chirurgiens. Leurs guildes ont stimulé la création dans toute l’Europe des tout premiers « théâtres anatomiques » souvent construits en bois de manière temporaire à l’intérieur d’autres bâtiments comme des chapelles. Les « théâtres » ne permettaient d’observer et d’étudier l’architecture intime du corps humain que pendant la saison froide, puisqu’on ne connaissait pas alors de technique de conservation des cadavres. Ils étaient ouverts aux étudiants en médecine mais aussi, souvent moyennant finance, au public 7. Néanmoins, de nombreuses dissections durent rester clandestines jusqu’au début du 16e siècle 8.
Mais le livre de Mondino, publié à de nombreuses reprises avec des figures et/ou des commentaires, fournit certainement une base fondatrice à l’établissement et à la diffusion de la dissection anatomique en Europe avant l’arrivée de Leonardo da Vinci, puis de Vésale.
La révolution vésalienne
Leonardo da Vinci fut autant un anatomiste précurseur et un physiologiste qu’un artiste et un ingénieur. Il utilisa d’ailleurs ses talents de dessinateur pour prendre des notes sur les quelque 30 dissections qu’il réalisa entre ±1485 et 1511. D’après ses carnets, il avait fait le projet d’écrire un traité illustré d’anatomie pour lequel il avait déjà préparé plus de 200 dessins en collaboration avec Mercantonio della Torre, professeur d’anatomie aux Universités de Pavie et Padoue. Hélas, il abandonna le projet au décès de Della Torre tué par la peste en 1511. Tout ceci pour dire que, dès le commencement du 16e siècle, la coopération entre médecine académique et artistes avait commencé, de même que la participation des chirurgiens non-médecins à l’enseignement de l’anatomie.
Un peu plus tard, en 1533, Jacques Dubois (Jacobus Sylvius), professeur d’anatomie fraîchement nommé à l’Université de Paris, avait bien des problèmes avec un nouvel étudiant de 18 ans, un Flamand nommé André Vésale (Andries van Wesel en néerlandais), né à Bruxelles en 1514 et étudiant à Louvain, passionné d’anatomie. Vésale se plaignait de n’avoir chez Sylvius que des cadavres d’animaux à disséquer ; il alla même jusqu’à voler du matériel anatomique, cadavres et squelettes, au Cimetière des Innocents que Mondeville avait déjà « pratiqué » plus de deux siècles auparavant. Et de plus, Dubois était encore un adorateur de Galien ! Il a donc été probablement très heureux de voir son bouillant élève expulsé de Paris en 1535 comme étranger hostile lors de la reprise de la guerre entre Charles-Quint et François 1er.
Vésale retourna donc comme étudiant à Louvain chez Johannes Günther von Andernach (qui avait enseigné à Strasbourg auparavant), un médecin qui traduisait en latin les textes de Galien. Il y termina des études classiques avec une thèse sur Rhazès, un grand médecin philosophe arabe du 10e siècle, mais aussi un esprit subversif aussi bien pour les chrétiens que les musulmans. Il n’est pas exclu que ce soit en lisant Rhazès que Vésale put aiguiser les qualités de critique scientifique qui lui permirent par la suite de bouleverser les études et les recherches anatomiques. Il finit d’ailleurs par se disputer avec Andernach à Louvain.
Il partit alors pour Padoue où il obtint son baccalauréat en médecine en 1537 et où il fut immédiatement nommé professeur d’anatomie et de chirurgie, à l’âge de 23 ans donc, ce qui donne une idée de son talent précoce. Il donna également plusieurs cours à Bologne et à Pavie tout en publiant à Padoue en 1538 son premier livre d’anatomie – Tabulae Anatomicae Sex – qui comme le titre le dit était composé d’illustrations. C’est alors qu’il commença à s’intéresser de plus près à l’œuvre de Galien, répétant par exemple certaines de ses dissections animales. La « révolution » survint en 1543 lorsqu’il publia à Bâle son chef-d’œuvre en 7 volumes, De Humani Corporis Fabrica Libri Septem, avec l’aide d’un élève du Titien, Jan Stephen van Calcar qui l’avait auparavant assisté à Padoue. Il n’avait que 29 ans ! Sans être complètement dépourvue d’erreurs, la Fabrica présentait un tel nombre de données nouvelles, ou nouvellement interprétées, que, même si une dernière édition de l’Anathomia de Mundino était encore imprimée à Venise en 1538, l’ouvrage de Vésale envahit l’Europe en peu de temps.
Or Vésale avait développé ses connaissances au travers des nombreuses dissections humaines qu’il avait d’abord observées, puis réalisées, et qui transparaissaient dans son œuvre. Pour la première fois, l’anatomie de Galien était remise en cause avec des arguments péremptoires. Vésale devint rapidement la cible d’innombrables calomnies ; il démissionna de la chaire d’anatomie de Padoue, il brûla en décembre 1543 tous les documents préparatoires qu’il avait rédigés en vue de nouvelles publications et il partit pour Rome. C’était une catastrophe pour l’avenir immédiat des sciences anatomiques. Mais son influence persista : la preuve en est la publication presque immédiate d’ouvrages plagiant son œuvre, comme en 1556 la Historia de la composicion del cuerpo humano de Juan Valverde, qui s’attira d’ailleurs les reproches véhéments de Vésale lui-même. L’anatomie vésalienne basée sur la dissection était devenue indiscutable.
Cependant, le mouvement d’ouverture à la dissection humaine s’accélérait en Europe depuis le début du 16e siècle. Les vieux théâtres anatomiques plus ou moins temporaires firent place à des constructions spécifiques permanentes dès la seconde moitié du 16e siècle à Bologne, à Montpellier, à Paris et à Padoue bien sûr, mais aussi notamment à Londres, à Uppsala, à Leiden et à Salamanque. Médecins et chirurgiens-barbiers y collaboraient, les premiers en chaire et les seconds à la table de dissection.
La collaboration n’allait pas sans grincement, notamment à Paris 9. C’est en tant que « maistre-barbier chirurgien à Paris » que l’illustre Ambroise Paré (1510-1590), chirurgien fameux, grand anatomiste et écrivain distingué, signa en 1551 un livre de chirurgie de guerre. Il écrivit ensuite un traité d’anatomie en 4 tomes dans lequel il corrigeait certaines (petites) erreurs de Vésale. Il fallut néanmoins l’appui du roi Charles IX lui-même pour que la Faculté de médecine accepte de lui donner le titre de Maître-chirurgien. Un scandale puisque Paré ne connaissait pas le latin et s’était formé par compagnonnage !
L’anatomie devient fonctionnelle
L’anatomie fonctionnelle moderne naquit peut-être très peu de temps après la Fabrica de Vésale grâce à Guido Guidi, aussi appelé Vidi, médecin, chirurgien et ami du roi de France François 1er qui l’aida à fonder le premier véritable département d’anatomie de l’Université de Paris. C’est à lui que Jacques Dubois avait succédé au décès du royal patron de Vidi. Vidi écrivit à Paris (1543) un traité de chirurgie, puis plus tard (1560) à Florence un traité, De anatome corporis humani, qui ne fut publié qu’en 1611. L’Anatome comportait une description extrêmement détaillée de l’os palatin et du canal ptérygoïdien avec son contenu, d’où le nom de vidien donné au canal et à ses vaisseaux et nerfs 10.
Pendant que Vésale était à Bâle, un de ses amis nommé Realdo Colombo, un chirurgien-barbier ayant suivi ses enseignements pendant plusieurs années, le remplaça pour les dissections. Il lui succéda à la chaire d’anatomie de Padoue en 1544, peu après le départ de Vésale pour Rome. Il publia un traité fameux, De Re Anatomica, qui reprenait sous forme de texte la description des dissections auxquelles il avait participé avec Vésale. Publié après le décès de son auteur, l’ouvrage contenait déjà quelques innovations retentissantes, dont la première description correcte de la circulation pulmonaire après celle, tombée dans l’oubli, d’Erasistratos. Il remettait également en place le cristallin que Galien avait localisé au centre du bulbe oculaire et il complétait les notions qu’on avait sur l’oreille interne.
Colombo fut le premier d’une cohorte d’anatomistes qui, au cours des deux siècles suivants, allaient s’appliquer à comprendre les fonctions des structures qu’ils découvraient et auxquelles ils donnaient d’ailleurs souvent leur nom (ces qualifications par des noms propres, appelés éponymes, de formations anatomiques spécifiques disparaissent rapidement de la terminologie anatomique moderne). Parmi ceux-ci, le plus fameux est sans contredit possible William Harvey qui, par l’importance de ses découvertes, mérite la place à part qu’il a dans ce texte.
Mais avant de parler de lui, il faut citer d’abord Gabriel Falloppe, le successeur de Colombo à Padoue où il se flatta toujours d’avoir été un élève de Vésale. Il enseigna l’anatomie d’abord à Ferrare et à Pise avant de gagner Padoue en 1551. Il pratiquait, lui aussi, la dissection d’une manière assidue, ce qui lui permit de donner (involontairement) son nom aux trompes utérines, au ligament inguinal, au canal du nerf facial dans l’os temporal et au hiatus des nerfs pétreux majeur et mineur à la sortie du même os. De même, Bartolomaeus Eustachius découvrit-il les glandes surrénales et étudia-t-il l’oreille interne où il identifia la cochlée et les muscles du marteau et de l’enclume, ainsi que la trompe auditive reliant l’oreille moyenne au pharynx à laquelle il prêta son nom. En dépit des découvertes notables qu’il publia sous forme d’illustrations en 1552, il resta toute sa vie un défenseur de Galien. Au début du 17e siècle, la valvule iléo-cæcale prit cependant le nom de Bauhin, professeur d’anatomie et de botanique à Bâle, sans que celui-ci ait grand-chose à voir avec sa découverte. Bauhin s’était activement occupé de nomenclature anatomique, ce qui explique probablement la confusion.
Dissection et circulation sanguine
William Harvey était un Anglais né à Folkestone en 1578. Après son collège classique, il partit à 19 ans faire des études de médecine à Padoue où obtint son doctorat en médecine en 1602. C’était un étudiant engagé puisqu’il fut élu représentant de la « Nation anglaise » auprès des autorités universitaires par ses collègues étudiants. Revenu à Londres, il pratiqua la médecine, fut élu en 1607 membre du Royal College of Medicine et nommé en 1615 Lecteur en Anatomie, un poste considérable qu’il occupa jusqu’en 1656. Il mourut un an plus tard.
Harvey l’anatomiste donnait à la dissection une place particulière. Il mit en exergue de ses notes douze « General Rules for an Anatomy » – anatomy signifiant dans son esprit dissection – dans lesquelles il donne les règles didactiques, pratiques et éthiques sur la manière dont chaque dissection doit être présentée aux chirurgiens et aux médecins 11. C’était bien l’acte de disséquer qui était au centre de son travail de professeur et de chercheur.
À partir de ses multiples dissections de cadavres humains et d’animaux, Harvey décrivit dans ses notes préparatoires pour les cours d’anatomie de 1616 (donc bien avant la publication du livre qui le rendit fameux Exercitatio Anatomica de Motu Cordis et Sanguinis in Animalibus) le déroulement complet de la circulation du sang. Tout y était : le passage continu du sang à travers les poumons vers le cœur et l’aorte, sa circulation des artères vers les veines, et le rôle moteur des contractions cardiaques pour provoquer et entretenir le mouvement. Il attendit 1628, soit 12 ans, pour oser publier à Francfort le résultat de ses recherches anatomiques et de ses expérimentations. Avant lui cependant, Michel Servet, un malheureux médecin théologien espagnol brûlé vif à Genève sous Calvin, avait écrit en 1553 que le septum interventriculaire est imperméable et que petite et grande circulation sont donc indépendantes. Quoi qu’il en soit, la clef de l’anatomie fonctionnelle était grande ouverte : structure et fonction devenaient indissociables. Cependant, le chemin du sang des artères aux veines restait équivoque.
Pour boucler le circuit sanguin, il fallut attendre Marcello Malpighi (1628-1694), un médecin botaniste dont toute la carrière se déroula autour de l’Université de Bologne. Il réalisa de nombreuses dissections, mais aussi des observations végétales et des vivisections animales, en s’aidant d’un microscope 12. La découverte de l’instrument était très récente et son utilisateur témoignait d’une ouverture d’esprit remarquable pour l’époque. Malpighi décrivit de nombreuses structures nouvelles, dont justement les capillaires pulmonaires ou les corpuscules rénaux qui ont porté son nom.
La dissection prend son essor européen et devient réglementée
Au milieu du 17e siècle, l’anatomie était devenue en Europe une branche presque semblable aux autres branches académiques, même si Facultés de médecine et Écoles de chirurgie hésitaient toujours entre se disputer et collaborer entre elles. Le problème qu’elles avaient, outre leurs querelles de prestige, était d’obtenir des cadavres à disséquer. À Londres, en 1542 déjà, Henry VIII d’Angleterre avait autorisé la compagnie des Barbiers-Chirurgiens à recevoir quatre cadavres de condamnés à mort par année, alors que le collège des médecins a dû attendre 1565 pour recevoir de sa fille Elizabeth le même privilège 13! À Paris, ce n’est qu’à la fin du 17e siècle (1694) que les chirurgiens construisirent un amphithéâtre d’anatomie dans leur collège de Saint Côme. Leurs apprentis, ou compagnons, avaient cependant obtenu le droit de suivre les cours de la Faculté de médecine dès 1437. Mais c’est à Montpellier qu’était apparu en France le premier amphithéâtre d’anatomie, en 1556. De nombreux autres lui succédèrent en France et en Europe, dont celui de Strasbourg en 1670 14.
Avec la multiplication des écoles privées d’anatomie, parfois localisées au domicile des professeurs, apparut un nouveau problème. Le nombre de condamnés à mort diminuait heureusement au cours des siècles, et encore plus celui des cadavres disponibles puisque les dissections devaient toujours se faire en hiver. D’où la multiplication des voleurs de cadavres. Le trafic avait d’abord été le fait des anatomistes eux-mêmes, ce qui valut d’ailleurs à Vésale quelques ennuis supplémentaires à Paris. Le vol de cadavres frais dans les cimetières devint une activité professionnelle, bien qu’évidemment illégale. Avec le temps, certains allèrent même jusqu’à tuer des gens pour vendre leurs cadavres à l’anatomie. De tels cas scandalisèrent la France, l’Italie et surtout l’Écosse et l’Angleterre. En 1828 par exemple, deux individus furent jugés pour avoir attiré chez eux et assassiné de nombreuses personnes et vendu leur corps (7£ 10sh) au Dr Cox, anatomiste à Édimbourg. L’un d’entre eux fut condamné à mort, pendu et disséqué, l’autre sauvant sa peau pour avoir témoigné pour l’accusation 15. Des crimes semblables eurent lieu à Londres en 1831 16. L’opinion publique se réveilla et exigea que les autorités prennent des mesures.
Dissection, législation et don du corps
Le Parlement britannique édicta donc en 1832 une Loi sur l’Anatomie (Anatomy Act); c’était au monde la première loi « moderne » sur le sujet. Elle obligeait tous les anatomistes à obtenir de l’État une autorisation de pratiquer la dissection, mettait à leur disposition les cadavres non réclamés dans les hôpitaux, les asiles et les prisons, et permettait le don du corps. Le trafic s’arrêta. Cette loi a été complétée en 2004 par une Loi sur les Tissus humains (Human Tissue Act) organisant la donation et l’utilisation des cadavres et des échantillons chirurgicaux ou histologiques.
En France, la situation légale au début du 19e siècle était semblable à celle du Royaume-Uni : les corps non réclamés étaient automatiquement mis à la disposition des Instituts d’Anatomie. Cependant, une Loi sur la liberté des Funérailles fut adoptée le 15 novembre 1887, qui instituait en quelque sorte le don du corps, en permettant à chacun de « tester pour régler des dispositions de ses funérailles ». Le don du corps devenait non seulement possible mais il était aussi protégé par la Loi. Les facultés de médecine l’organisèrent, ce lui leur permit, à Paris notamment, de disposer d’un nombre de corps suffisant pour l’enseignement 17.
La situation de la dissection dans l’enseignement de l’anatomie ne changea guère en Europe au cours des 150 années suivantes. Elle resta le pilier de l’enseignement pratique, avec des variations locales dues notamment à des particularités politiques ou à des manques de personnel enseignant. Cependant, l’importance de l’anatomie « classique » dans l’enseignement de la médecine en Europe tendait à diminuer fortement. La disparité était même spectaculaire à la fin du 20e siècle : une étude couvrant 54 Écoles de médecine dans 11 pays européens 18 observait que le temps total consacré à l’étude de l’anatomie variait de 151 à 930 heures pendant les premières années du cursus de médecine.
Dissection et anatomie : du réel au virtuel
Mondino, en réalisant sa première dissection publique, faisait symboliquement entrer la dissection dans le domaine de l’enseignement. Avant lui, la médecine, déjà noyée dans la théorie des humeurs depuis Hippocrate, ne pouvait généralement plus s’appuyer que sur une connaissance de l’organisme tirée de la dissection des animaux.
En fait, pendant plus de quinze siècles, la médecine avait négligé la plupart des organes qui constituaient pourtant son terrain d’action. Les médecins suivaient plus ou moins aveuglément Hippocrate et Galien qui les conduisaient à travers un corps approximatif dont ils ne pouvaient que deviner les fonctions. Seules quelques fortes individualités, comme Avicenne et Rhazès en Perse ou Averroès en Andalousie, purent ébranler la forteresse des connaissances erronées qui fondaient la pratique médicale. Les chirurgiens-barbiers et les médecins militaires étaient un peu mieux lotis puisque leur métier les conduisait souvent à voir et manipuler ce qui se trouvait normalement caché sous la peau. Mondino, en ouvrant celle-ci pour démontrer à ses étudiants la réalité anatomique, permettait enfin de rechercher et de comprendre de quoi l’organisme était composé. Un nombre croissant de médecins avaient enfin des connaissances de plus en plus exactes, ou plus exactement dépourvues d’erreurs, de l’anatomie humaine.
Puis vinrent l’imprimerie et Vésale. Dès la découverte des structures anatomiques précises, il devint possible de comprendre leurs fonctions. La liste des anatomistes, des physiologistes à la suite de Harvey, puis des biochimistes à la suite d’Anselme Payen en 1833, s’allongea. L’introduction des méthodes scientifiques en clinique par Claude Bernard en 1865 révolutionna la pratique médicale. Simultanément, les instituts d’anatomie proliféraient à travers le monde avec leur(s) salle(s) de dissection où des foules d’étudiants en médecine venaient apprendre en disséquant les bases de leur futur métier. La salle de dissection était passée du statut d’outil de recherche à celui de méthode d’enseignement.
La médecine elle-même, depuis Röntgen et les rayons X, avait développé des moyens techniques considérables pour explorer (donc disséquer) les plus petites des particules composant le corps humain. De l’examen du foie par biopsie dès 1920, on est passé à l’échographie dans les années 40, puis à la résonance magnétique nucléaire combinée à la tomographie par émission de positrons (PET scan). Les techniques d’imagerie médicale permettent maintenant de visualiser les métabolismes cellulaires. L’accès direct aux organes vivants est devenu aisé, sans qu’il soit encore besoin de toujours réaliser de profondes narcoses. La fibroscopie a en effet permis d’observer les cavités, qu’elles soient virtuelles, comme les plèvres ou le péritoine, ou réelles, comme le tube digestif et l’arbre bronchique, et d’intervenir sur les organes qu’elles entourent.
Il est dès lors permis de se demander si l’anatomie « classique » a encore un avenir 19. La réponse est évidemment oui pour autant que, en tant que science, elle s’adapte continuellement aux nouvelles technologies aussi bien en 2 dimensions (IRM, PET scan, etc) qu’en 3 dimensions (fibroscopie, numérisation des actions chirurgicales, etc.). On parle d’ailleurs depuis longtemps d’anatomie clinique. Mais alors, qu’en est-il de la salle de dissection ?
Personne ne conteste que le rôle de la dissection en recherche anatomique est de recenser et de décrire les variations anatomiques, et ce jusqu’au niveau moléculaire. Mais pour enseigner la médecine, a-t-elle encore une raison d’être à l’époque des simulateurs de tous genres ? Avec le développement et les réformes des cursus médicaux, la polémique s’est développée 20 : est-il bien raisonnable de conserver des salles de dissection chères, exigeant un personnel spécialisé devenant rare et mobilisant des surfaces considérables au sein des institutions d’enseignement, alors même que nous disposons d’autres méthodes pour enseigner l’anatomie macroscopique, allant de la démonstration sur les sujets vivant à la réalisation de vidéos, de documents 3-D et de MOOCs ?
En fait, le débat dépasse le cadre de la dissection, puisque l’existence de l’anatomie en tant que branche a parfois été remise en question dans la formation médicale. Il semble pourtant que les praticiens ne soient pas d’accord avec cette mise en examen : une étude relativement ancienne faite en Allemagne 21 le démontre de manière péremptoire. Chez 109 jeunes médecins (âge moyen : 34,4 ans) interrogés 7 ans après leur diplôme final, on a demandé de classer les domaines d’enseignement prédiplôme en quatre catégories : fondamental, nécessaire, peu pertinent, superflu. Sans surprise, le domaine le mieux classé (88 % des réponses) a été la médecine interne, mais, de manière inattendue, le deuxième a été l’anatomie macroscopique (86 % des réponses) juste avant l’examen physique (82 % des réponses). Une étude plus tardive 22 portant sur plus de 1000 médecins classe l’anatomie et la physiologie comme les plus pertinentes des branches précliniques.
Quant à la salle de dissection, même si les étudiants ressentent souvent un stress émotionnel quand ils y entrent pour la première fois 23 , ils acquièrent en le surmontant de nouvelles compétences humaines et éthiques. C’est en effet presque toujours la première fois qu’ils sont matériellement confrontés à la mortalité du corps, avant que de considérer celui-ci comme sujet d’étude. Leur professionnalisme s’éveille en même temps que leur capacité à éprouver à son égard la distanciation empathique qui devra se transformer plus tard en empathie clinique au contact des patients 24.
Anatomistes et dissection : des rapports parfois ambigus
Le Professeur émérite Pierre Sprumont est Docteur en médecine et spécialiste en médecine interne, il enseigne l'anatomie et l'embryologie humaine à l'université de Fribourg (Suisse). Membre d'honneur de plusieurs sociétés d'anatomie, il a présidé pendant plusieurs années la Fédération européenne de morphologie expérimentale. Il est membre élu du Programme fédératif international de Terminologie anatomique dont il a été le Secrétaire, et le responsable du sous-comité informatique jusqu'au 31 décembre 2016. Il est auteur, co-auteur ou éditeur de nombreuses publications - livres et articles scientifiques - et il continue de publier. Sa recherche a notamment porté sur les relations entre immunité et gamétogenèse et sur les mécanismes de la formation de l'œdème cérébral.

Illustration du frontispice de l’édition de l’Anathomia de 1493, représentant probablement Mondino sur sa chaire.
Mondino de' Liuzzi, Anathomia corporis humani, Martin Lundsberg, Leipzig, 1493 © Académie nationale de médecine
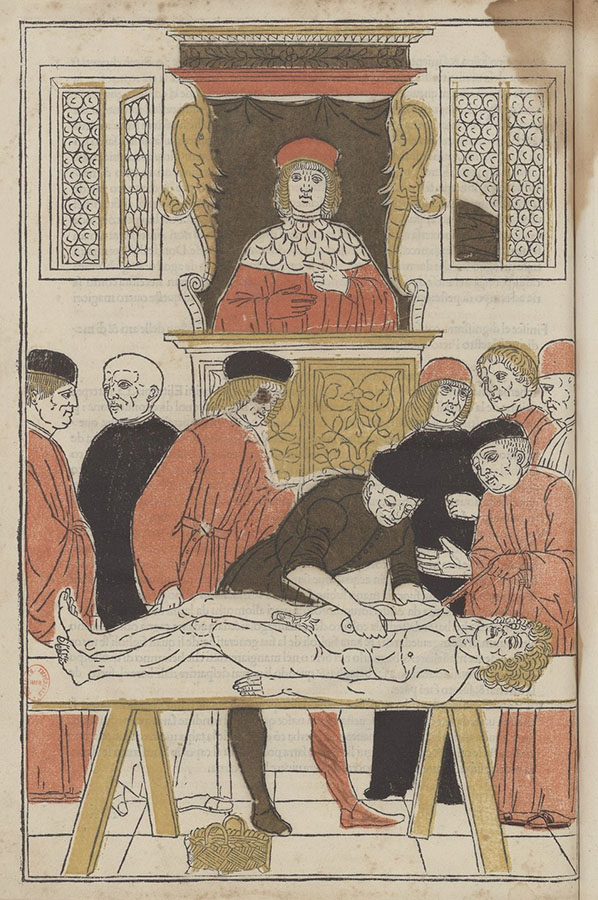
Johann de Ketham a représenté à la fin du 15e siècle cette scène de dissection qui aurait pu se passer au 14e. Le Professeur préside à la séance, le Prosecteur s’apprête a désigner de la main ce que l’Assistant va pouvoir montrer après avoir ouvert le cadavre.
Johann von Ketham, Fasciculo di medicina, Venise, Giovanni et Gregorio de' Gregorii, 1493/1494 © Gallica

Averroes, peint par Raphaël, calqué par Raphaël Mengs, gravé par Domenico Cunego, 1785

Henri de Mondeville (1260-1320), s.d., © Académie nationale de médecine

Jacques Dubois/Jacobus Sylvius (1478-1555), un des professeurs d’anatomie d’André Vésale, qui le contesta beaucoup.
Gravure, s.d., © Académie nationale de médecine

André Vésale (1514-1564), portrait probablement gravé par Jan Van Calcar avec qui il travaillait.
André Vésale, De humani corporis fabrica, Bâle, 1543 © Bibliothèque interuniversitaire de Santé

William Harvey (1578-1657), lithographie de Pierre Roch Vigneron, s.d. © Académie nationale de médecine

Coupure de presse relatant les crimes des assassins fournisseurs de cadavres d'Edimbourg, 1829 © National Library of Scotland

Claude Bernard (1813-1878), lithographie de Maurin, s.d., © Académie nationale de médecine
1/ Sprumont P. (2016). Anatomical terms: towards development of anatomical terminologies (terminogenesis). Eur J Anat 20(3): pp. 249-280.
2/ Moxham B.-J. & Plaisant O. (2014) The history of the teaching of anatomy – How we got to where we are!. Eur J Anat 18(3): pp. 219-244.
3/ Voir note 1, p. 275.
4/ Frati P. & al. (2006). Neuroanatomy and cadaver dissection in Italy: history, medicolegale issues, and neurosurgical perspectives. J. Neurosurg 105: 789-796.
5/ Clarke C.-C. (1931). Henri de Mondeville. Yale J Biol Med 3(6): pp. 459-481 (p. 472).
6/ Vrebos J. (2011). Thoughts on a neglected French medieval surgeon: Henri de Mondeville (ca 1260-1320). Eur J Plast Surg 34: pp. 1-11.
7/ Schumacher G.-H. (2007). Theatrum Anatomicum in history and today. Int J. Morphol 25(1): pp. 15-32.
8/ Persaud T.-V.-N. (1997). A history of anatomy – The post-vesalian era. Charles Thomas Pub. Springfield ILL: p. 276.
9/ Malgaigne J.-F. (1840). Œuvres complètes d’Ambroise Paré – Introduction. § 16: CXX-CLV. JB Baillère, Libraire à Paris.
10/ Brockband W. (1956). The man who was Vidius. Ann R Coll Surg Engl 19(5): pp. 269-295.
11/ Voir note 8, pp. 57 et 58.
13/ Voir note 8, p. 61.
14/ Le Minor J.-M. & Sick H. (2003). Hist Sci Médic 37(1): pp. 31-41.
15/ Anonymous (1829). West Port Murders… 57, South Bridge Street, Ireland T. Jr., Edinburgh.
17/ Delmas V. (2001) Le don du corps à la science. Bull Acad Natle Méd 185(5) : pp. 849-856.
18/ Sprumont P. (1999). La place de la morphologie dans le cursus médical en Europe : une esquissse de la situation en 1999. Centenaire Ass Morphol.
19/ Christ B. (2007). Hat die Anatomie noch eine Zukunft? Ann Anat 189: pp. 217-222.
20/ McLachlan J.-C. & Patten D. (2006). Anatomy teaching: ghosts of the past, present and future. Med Educ 40: pp. 243-253.
21/ Pabst R. & Rothkötter H.-J. (1997). Retrospective evaluation of undergraduate education by doctors at the end of their residency time in hospitals: consequences for the anatomical curriculum. Anat Rec 249: pp. 431-434.
22/ Hofer M., Jansen M. & Soboll S. (2006). Verbesserungspotenzial des Medizinstudiums aus retrospektiver Sicht von Facharztprüflingen. Dtsch Med Wochenschr 131(8): pp. 373-378.
23/ Boeckers A. & Boeckers T.-M. (2016). The dissection course – a psychological burden or an opportunity to teach core medical competencies: A narrative review of the literature. Eur J Anat 20(4): pp. 287-298.
Voir aussi la référence 2.



